Sehnensprechstunde
- Schulterschmerz (Kalkschulter, Tendinosis calcarea)
- Fersenschmerz (Fersensporn, Plantarfasziitis)
- Achillessehnenschmerz (Achillodynie)
- Äußerer Ellenbogenschmerz (Tennisellenbogen)
- Innerer Ellenbogenschmerz (Golferellenbogen)
- Schienbeinkantenschmerz (Tibiakantensyndrom, „shin splint“)
- Kniescheibenschmerz („Jumpers Knee“, Patellaspitzensyndrom)
- Äußerer Hüftschmerz (Tendinopathie Trochanterregion)
Mit Beginn des 21. Jahrhunderts hat sich das Verständnis von Sehnenbeschwerden grundlegend gewandelt. 2003 fanden skandinavische Forscher in Biopsien betroffener Achillessehnen keinen Nachweis für eine Entzündung. Anstelle einer „Entzündung“ wurden andere Ursachen der schmerzhaften Sehnenverdickungen identifiziert. Im Vordergrund steht eine Veränderung der Kollagenfaserzusammensetzung der Sehne zugunsten wenig rissfester junger Kollagenfasern mit Verlust der für die Rissfestigkeit der Sehne unverzichtbaren reifen „alten“ Kollagenfasern. Ausserdem kommt es zu einer Einlagerung von Proteoglykanen mit überproportional vielen hydrophilen Nebengruppen. Dies bedingt nicht nur eine Verdickung der Sehne sondern im weiteren Verlauf eine vermehrte Einsprossung von schmerzleitenden Nervenfasern und Blutgefäßen („Neogefäße“). Mikroskopisch finden sich kleine Teilrisse der betroffenen Sehne mit Reizungen umgebender Hüllgewebe und Schleimbeutel. Unbehandelt können diese Veränderungen zu Kalk- und Fetteinlagerungen in die Sehne führen, die dann im Röntgenbild eindrucksvoll als „Fersensporn“ oder „Kalkschulter“ als Langzeitfolge einer chronischen Tendinopathie nachweisbar sind.

Im Bereich der Schulter kann zusätzlich auf ein MRT(Kernspintomografie) zurückgegriffen werden. Zum Nachweis von Kalkeinlagerungen (Fersensporn, Kalkschulter) eignet sich eine Röntgenaufnahme.
Auf der Basis neuerer wissenschaftlicher Studien haben andere Verfahren Ihre Wirksamkeit unter Beweis gestellt und werden heute in unterschiedlichen Kombinationen erfolgreich in der Behandlung der beschriebenen Sehnenveränderungen eingesetzt. Die Behandlung von Sehnenbeschwerden ist liegt dabei in den Händen eines in der Sehnentherapie erfahrenen interdisziplinären Teams aus Arzt und Physiotherapeuten.
Fokussierte extrakorporale Stosswellentherapie (ESWT)
Fokussierte Stosswellen sind elektrohydraulisch, elektromagnetisch oder piezoelektrisch erzeugte kurzwellige Druckwellen mit hoher Eindringtiefe in das Gewebe, ähnlich derer wie sie zur Harnleitersteinzertrümmerung genutzt werden. Sie werden seit 1991 bei orthopädischen Krankheitsbildern eingesetzt. Seit 1996 werden fokussierte Stosswellengeräte zur Betreuung der Deutschen Olympiateams zu allen Olympischen Spielen mitgeführt. Diese Stosswellen eignen sich hervoragend zur Behandlung von Fersensporn, Achillodynie, Kalkschulter und allen weiteren Tendinopathien.
In der Regel sind 3-6 ESWT-Stosswellenbehandlungen im Abstand von 7-14 Tagen bis zur anhaltenden Beschwerdefreiheit erforderlich. Stosswellen führen über vielfältige Mechanismen zu einer Abschwellung und Regeneration der Sehne und zur Wiederherstellung der Kollagenfaserhierarchie.
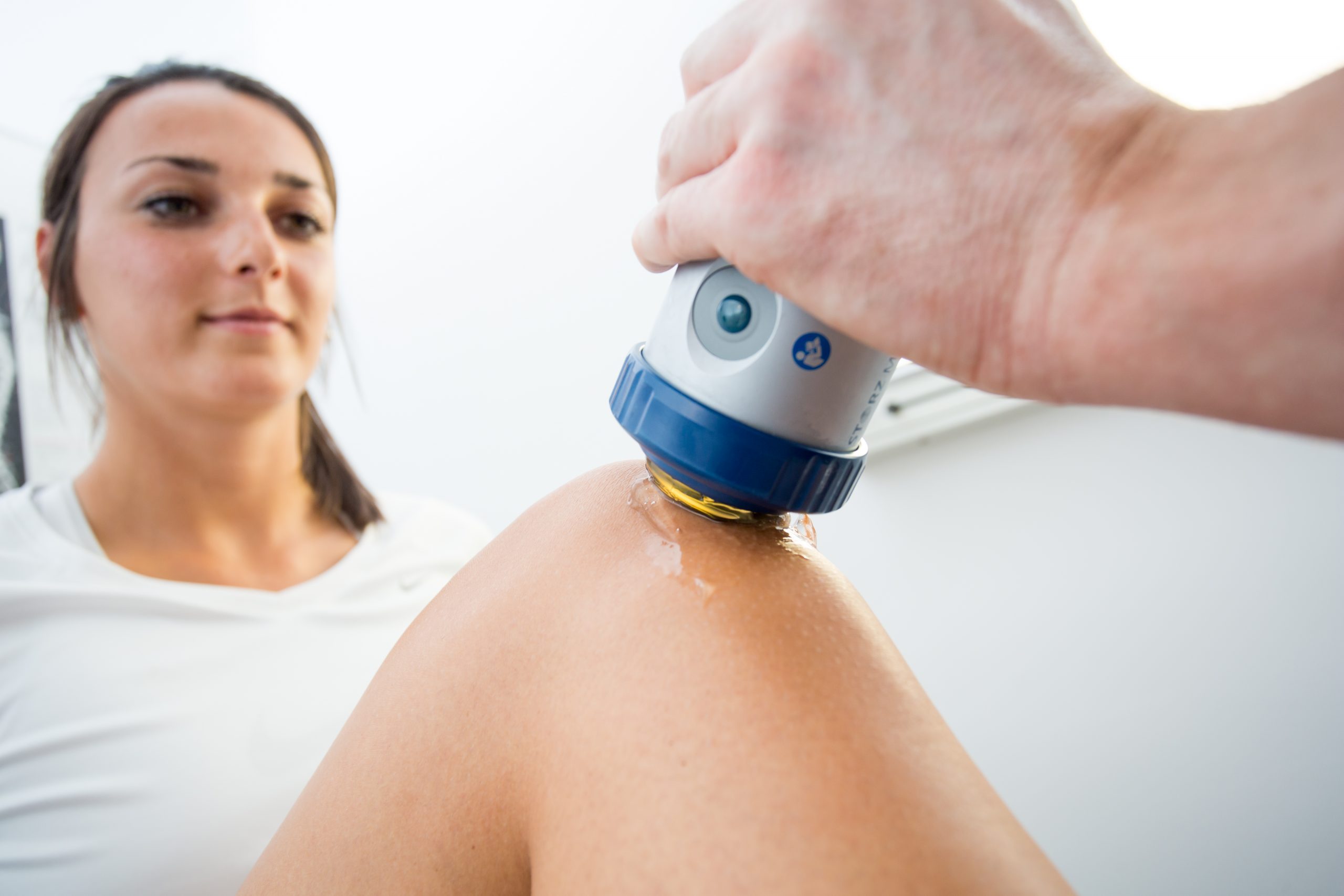
Radiale Druckwellen werden durch einen druckluftbetriebenen ballistischen Drucklwellengenerator erzeugt und sind v.a. zur Behandlung hautoberflächennaher Gewebestrukturen geeignet. Sie werden seit Ende der 1990er Jahre v.a. in der Behandlung muskulärer Triggerpunkte und Verspannungen der Muskulatur eingesetzt. Ihre Wert bei Sehnenbeschwerden haben sie in der ergänzenden verspannter Muskulatur.In Studien und in unserem praktischen Alltag zeigt sich, dass bei Tendinopathien die fokussierte Stosswellenbehandlung im Fokus steht und die radiale Druckwellenbehandlung einen eher ergänzenden Stellenwert besitzt.
Tendotraining: stadiengerechtes PTLE (progressive tendon load exercises)
Grundlage jeder Bewegung ist die Kraftübertragung des Muskels mittels einer Sehne auf den Knochen. So liegt es nahe, dass auch über den zugeordneten Muskel Einfluß auf die Heilung der betroffenen Sehne genommen werden kann. Gezieltes Tendotraining führt über vielfältige Mechanismen zu Anpassungen der Sehne. Ist die Sehne sehr empfindlich wird mit isometrischem Training begonnen. In der nächsten Stufe werden dann exzentrische und konzentrische Übungen durchgeführt. Gerade das exzentrische Training, dass sehr hohe Zugspannungen ermöglicht hat hier einen sehr hohen Wert. Ziel des Trainings: Make the tendon load tolerant!
Anpassungsprozesse benötigen Zeit. Der positive Therapieeffekt des Tendotrainings ist aber in zahlreichen Studien belegt. Langfristig zeigt sich neben dem Wiedererreichen der schmerzfreien Belastungsfähigkeitebenfalls auch eine Abschwellung und Regeneration der Sehne.
Ein Tendotraining sollte mit einem erfahrenen Physiotherapeuten für die betroffene Muskelsehnengruppe erlernt werden und dann selbstständig fortgeführt werden. Der Einsatz von Zusatzgewichten wird ausdrücklich empfohlen. Der Trainingszeitraum liegt bei 8-12 Wochen.

EPTE ist eine mininmalinvasive Behandlungsmethode bei der eine sehr dünne Nadel (ähnlich einer Akupunkturnadel) unter Ultraschallkontrolle in das betroffene Sehnengewebe eingebracht wird. Über diese Nadel wird anschließend eine geringer, kontrollierter galvanischer Strom eingeleitet. Der Strom führt zu einer lokalen Elektrolyse, die eine gewollte punktuelle Entzündungsreaktion auslöst. Die Reaktion stimuliert Heilungsprozesse und regt die Regeneration der geschädigten Sehne an. Große Vorteile dieses minimalinvasiven Verfahrens ist neben seiner Effektivität das extrem niedrige Nebenwirkungsspektrum.
Autologous Conditioned Plasma (ACP)/ Platelet Rich Plasma (PRP)
Die Behandlung mit Autologous Conditioned Plasma (ACP) oder Platelet Rich Plasma (PRP) stellt ein relativ neues Behandlungsverfahren von Sehnenerkrankungen (Tendinopathien) und degenerativen Gelenkerkrankungen (Arthrosen) dar. In aktuellen Veröffentlichungen zu diesem Therapieverfahren wird dabei vermutet, dass im Blut enthaltende Wachstumsfaktoren unterschiedliche Heilungsvorgänge positiv beeinflussen. Erste klinische Studienergebnisse zeigen signifikante Verbesserungen hinsichtlich Schmerzverlauf und Beweglichkeit.
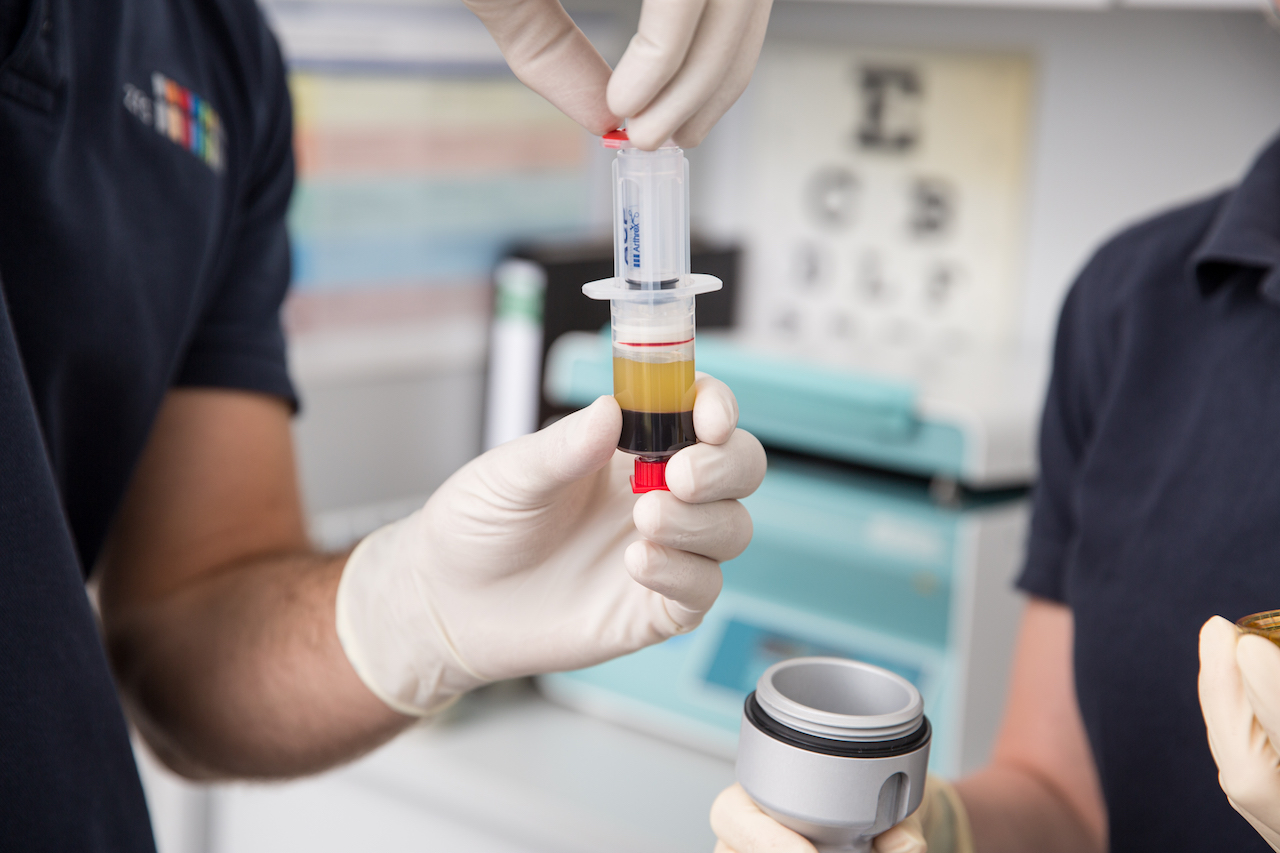
(Neogefäße) an der Sehne durch Alkoholinjektionen unter Dopplerultraschallkontrolle. Ist man mit den zuvor genannten Therapien nicht erfolgreich kann der gewünschte Effekt alternativ auch durch eine Verödung (Sklerosierung) der mittels Dopplerultraschall nachgewiesenen Neogefäße mittels Injektion von Polidocanol erreicht werden. Diese Behandlung erfolgt 3 bis 5x im Abstand von 6 Wochen.
Lokale Anwendung von Kälte (Kryotherapie)
Eine Kühlung der betroffenen Sehnen sollte regelmäßig mindestens 3x täglich über mindestens je 10 Minuten erfolgen. Diese ist je nach betroffenem Gelenk oft mit einfachen Hilfsmitteln möglich. An Ferse und Achillessehne hat sich eine mit Wasser gefüllte gefrorene taillierte Getränkeflasche bewährt. Legen Sie zur Vermeidung von Erfrierungen ein Handtuch zwischen Haut und Flasche.
Lokale Anwendung eines Nitratsprays
Einige Autoren empfehlen die örtliche Verabreichung eines Nitratsprays (2 x 2Sprühhübe am Tag) auf die betroffene Sehnenregion über eine Zeitdauer von 6 Monaten.
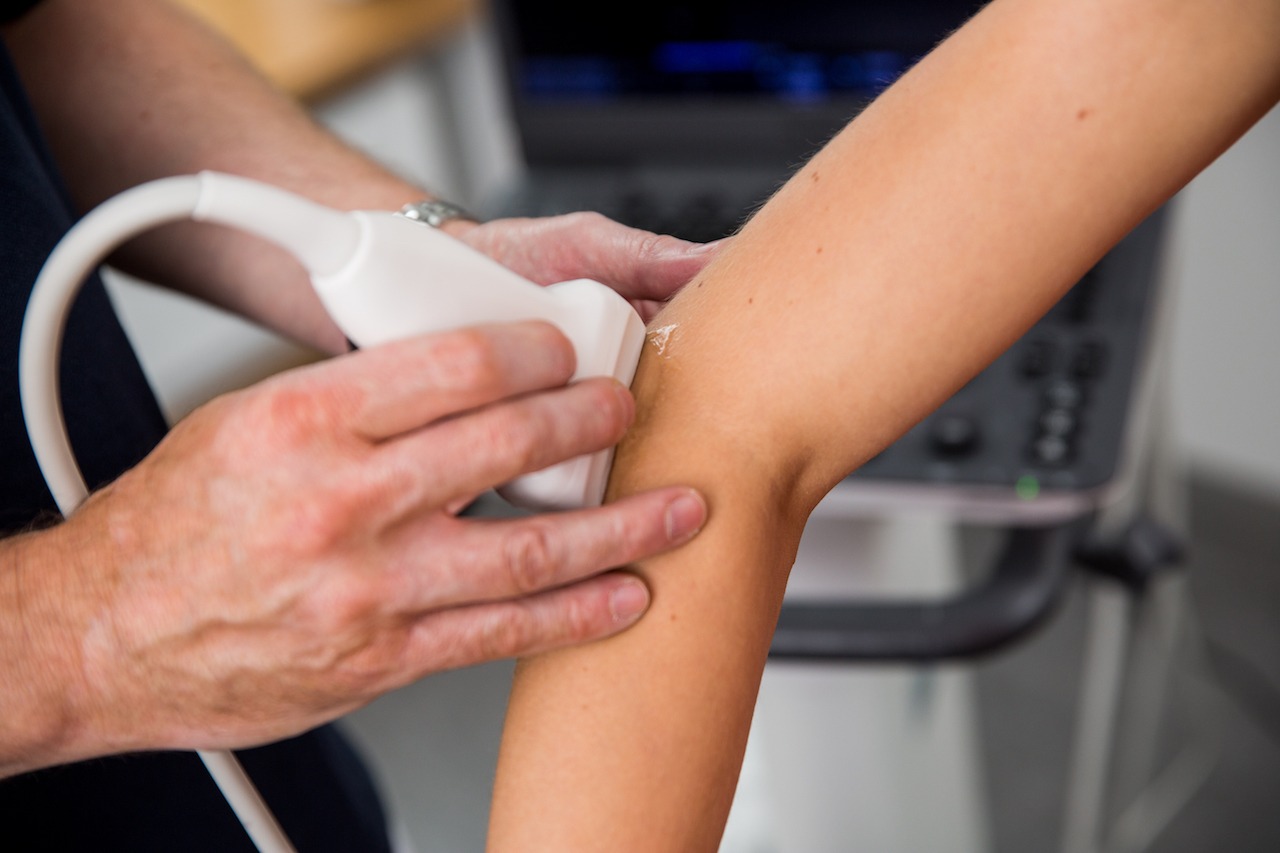
Folgende Verfahren werden regelmäßig eingesetzt und haben in der Praxis einen hohen Stellenwert:
- Kinesiotaping
- Akupunktur
- Einlagenversorgung nach Fußdruckanalyse
Therapiebedürftige Begleitbefunde bei Achillessehnenbeschwerden sind Blockierungen der unteren Lendenwirbelsäule, der Kreuzdarmbeinfugen, des Wadenbeinköpches und des oberen Sprunggelenkes. Bei Beschwerden des Ellenbogengelenkes (Tennis- oder Golferellenbogen) dürfen Blockierungen der unteren Halswirbelsäule, der 1. Rippe, des Speichenköpfchens und des Daumensattelgelenkes nicht übersehen werden.
Zu Beginn der Behandlung erfolgt eine ausführliche fachärztliche Untersuchung und diagnostische Schweregradeinteilung Ihrer Sehnenbeschwerden in unserer Praxis für Orthopädie in Münster. Auf Grundlage Ihres Befundes und Ihrer Beschwerden wird Ihr Therapieplan erarbeitet, der aus den oben dargestellten Behandlungsformen diejenige Kombination berücksichtigt, die Sie mit dem geringstmöglichen Aufwand am schnellsten zur anhaltenden Beschwerdefreiheit führt.
Der zweite Behandlungstermin erfolgt bei einem in der Sehnentherapie erfahren Physiotherapeuten, der Sie u.a. in die Prinzipien des exzentrischen Trainings einführt bis Sie dies sicher beherrschen und selbstständig durchführen können.
Sehr hilfreich ist der enge Austausch zwischen dem ärztlichen und physiktherapeutischen Behandler um die beide Behandlungssäulen fortlaufend optimal aufeinander abzustimmen.
Sollten Sie bereits über einen Physiotherapeuten Ihres Vertrauens verfügen, erfolgt die Behandlung selbstverständlich unter Einbindung Ihres Physiotherapeuten. An einem fachlichen Austausch sind wir dabei in besonderem Maße interessiert.
Eine länger andauernde Sportkarenz/Trainingspause ist in seltenen Fällen sinnvoll, stellt aber eher die Ausnahme dar.
Ein vollumfänglicher Wiedereinstieg in die zuvor ausgeübte Sportart sollte erfolgen, wenn im Alltag eine 2-3wöchige Beschwerdefreiheit gegeben ist.
Die physiotherapeutische Praxis PhysioComplex im ZfS-Zentrum für Sportmedizin verfügt, anders als die Privatpraxis für Orthopädie + Unfallchirurgie, über eine „Kassenzulassung“ zur Abrechnung mit allen gesetzlichen (und natürlich privaten) Krankenkassen. Hier kann eine Behandlung daher auf Grundlage eine Krankengymnastikrezeptes auch auf Kosten der gesetzlichen Krankenkassen erfolgen.


Offizieller sportmedizinischer / sportphysiotherapeutischer Partner von:





Zentrum für Sportmedizin
Zentrum für Sportmedizin
ZfS - Zentrum
für Sportmedizin
Öffnungszeiten
Kontakt
Windthorststraße 35
48143 Münster
Sportomedicum Campus
im Sportzentrum des HSP
Horstmarer Landweg 86 b
48149 Münster
Montag, Dienstag + Donnerstag
8:00 Uhr bis 22:00 Uhr
Mittwoch + Freitag
8:00 Uhr bis 18:00 Uhr
Samstag nach Vereinbarung
Fon +49 (0) 251 - 131362- 0
Fax +49 (0) 251 - 131362- 22
E-Mail: info (at) zfs-muenster.de


© ZfS Ι Zentrum für Sportmedizin GmbH, 2024

Zentrum für Sportmedizin
Windthorststraße 35
48143 Münster
Sportomedicum Campus
im Sportzentrum des HSP
Horstmarer Landweg 86 b
48149 Münster
ÖFFNUNGSZEITEN
Montag, Dienstag + Donnerstag
8:00 Uhr bis 22.00 Uhr
Mittwoch + Freitag
8:00 Uhr bis 18:00 Uhr
Samstag nach Vereinbarung
KONTAKT
Fon +49 (0) 251 - 131362- 0
Fax +49 (0) 251 - 131362- 22
E-Mail: info (at) zfs-muenster.de
© Zentrum für Sportmedizin GmbH, 2024













